心不全
心不全とは、「多くは何らかの原因で心臓が悪くなり、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気」です。心臓が血液を全身に送り出すポンプとしての機能を発揮できなくなることいい、その原因としては、虚血性心疾患(心臓の血管の病気)、不整脈、心臓弁膜症、心筋症、肺高血圧症など多岐にわたります。初期症状として、むくみや階段や坂道歩行での息切れが代表的です。それが進行すると横になると息苦しく、起き上がると改善する(起坐呼吸)といった症状が出現します。
心不全は一度発症すると、治療によって症状は改善しますが、心不全そのものが完全に治ることはありません。心不全は進行性の病気です。その進行を抑制するために薬物治療を行いますが、悪化と改善を繰り返します。医学の発展によって様々な心不全治療薬が開発され、心不全治療は劇的な進歩がみられていますが、国内の死因の第2位は心疾患となっていることが実状です。
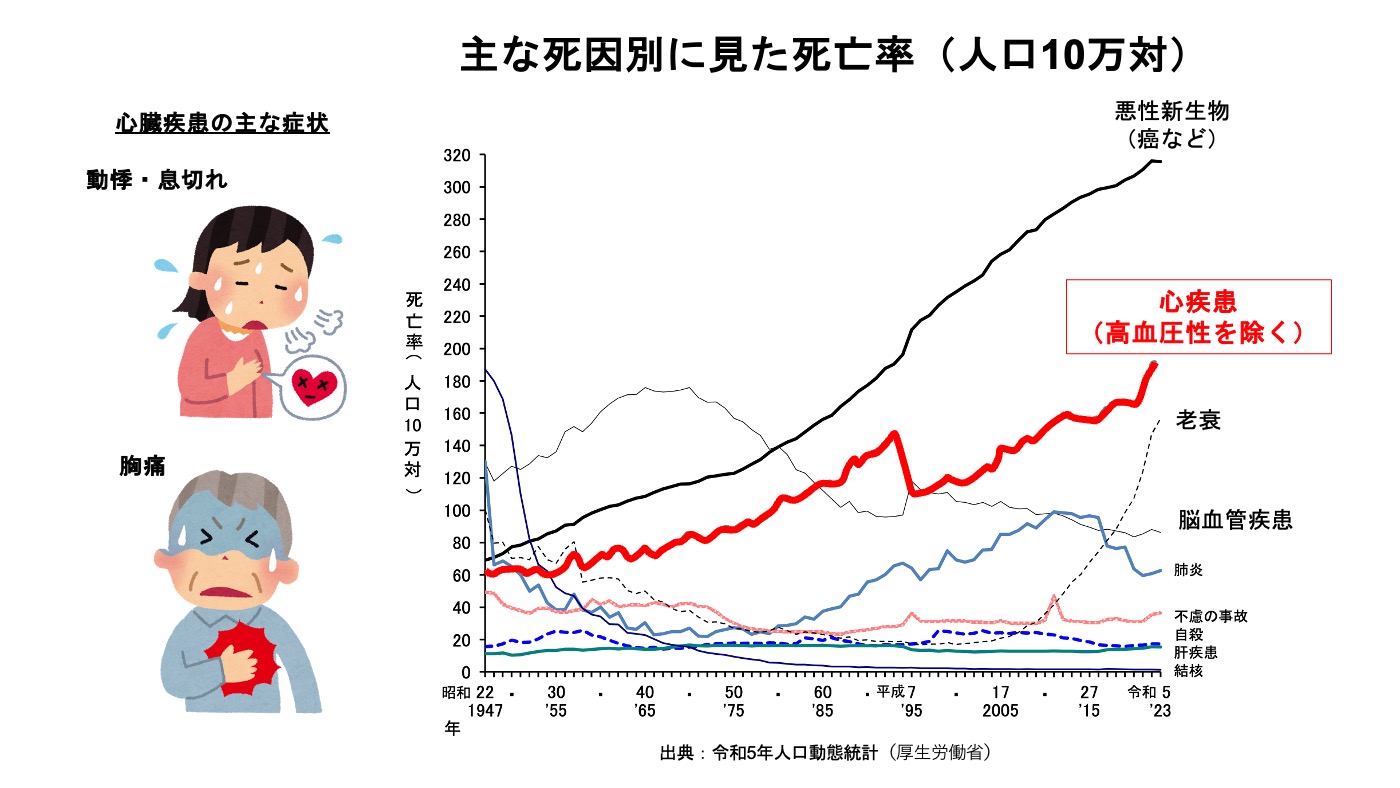
心不全の原因と治療法
高血圧は心臓にも負担をかけるため心不全の原因になることがあります。心不全の原因の多くは日常生活に潜んでいることもあるため、日頃から定期的に通院し、忘れずに薬を内服し付き合っていくことが大切な病気です。
心不全の原因の一つである心筋症は、昨今診断法や治療法の開発が進んでいる分野です。心筋症とは具体的に、拡張型心筋症、肥大型心筋症、心臓サルコイドーシス、心臓アミロイドーシス、心Fabry病などが挙げられます。当院では、心臓超音波検査、心臓MRI、核医学検査、カテーテルによる冠動脈造影・心筋生検、遺伝学的検査などを行い、正確な診断・治療を実践しています。特に心アミロイドーシスは、当院は北九州市内において、日本循環器学会より認定された唯一のトランスサイレチン心アミロイドーシスに対する治療薬(タファミジス)導入認定施設です。近隣の循環器専門施設をはじめとし地域で開業されている先生方からも患者様のご相談をいただいております。当院では、2019年〜2024年9月まで、心アミロイドーシス診療 98名、タファミジス処方 56名、SiRNA治療 2名に行っています。
他にも虚血性心疾患に対するカテーテル検査、治療や不整脈疾患に対するカテーテルアブレーション、ペースメーカをはじめとしたデバイス治療など循環器専門施設として幅広い診療を行っております。また、肺高血圧症(右心不全)に対する診療にも注力し薬物療法を基本とし、カテーテル治療も実施しております。
弁膜症
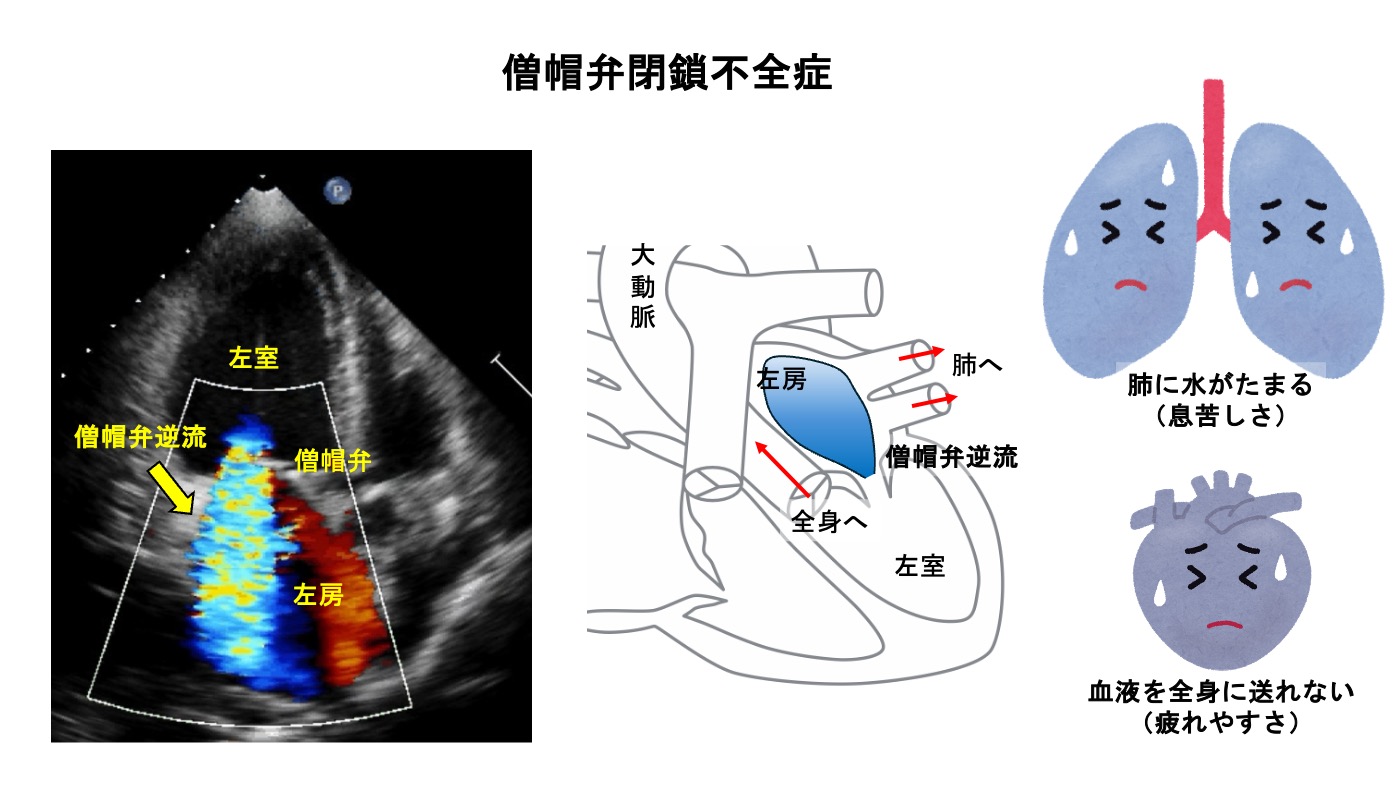
心臓弁膜症は心臓内の4つの弁(大動脈弁、僧帽弁、三尖弁、肺動脈弁)のいずれかが正常に機能しない状態を指します。この病気は弁が正しく開かない(狭窄症)もしくは正常に閉じない(閉鎖不全症)ことによって血液の流れが妨げられ、心臓や全身の血流に問題を引き起こします。
日本を含む多くの先進国で高齢化が進行し加齢に伴う弁膜症が増加しています。特に大動脈弁狭窄症や僧帽弁閉鎖不全症は多く見られます。一方で、過去にはリウマチ熱による弁膜症が多くみられていましたが、日本を含む先進国では減少しました。また、大動脈二尖弁をはじめとした先天性弁膜症は狭窄や閉鎖不全症の原因となり年齢を問わず重要な弁膜症のひとつです。
心臓弁膜症が発見される契機のひとつは健康診断です。健康診断で心雑音が指摘された場合には心臓弁膜症の評価が必要です。心臓弁膜症の症状は、息切れ、胸の痛み、動悸、めまい・ふらつき、易疲労感、浮腫などがあります。症状が現れると時間経過とともに進行することもあり早期の診断が重要です。外来で施行可能な心臓超音波検査や負荷(エルゴメーター)超音波検査で弁膜症の有無、重症度評価、治療の必要性を検討することができます。
心臓弁膜症の治療法
心臓弁膜症の種類や重症度によって症状や治療法も異なります。弁膜症に対する治療法としては、薬物治療に加えて、弁形成術や弁置換術といった外科的治療とカテーテルを用いた手術があります。いずれの治療にも一長一短があるため患者様それぞれに応じた治療選択が必要です。当科では心臓血管外科と綿密に連携し治療方針を検討しています。
現在、侵襲の少ないカテーテルを用いた手術は普及しており、当院でも卵円孔開存症に対するカテーテル手術(PFO occluder)、カテーテルによる左室耳閉鎖術を行っています。今後、心臓弁膜症に対するカテーテル治療の開始を予定しています。患者様一人ひとりにあった最適な治療を提供します。

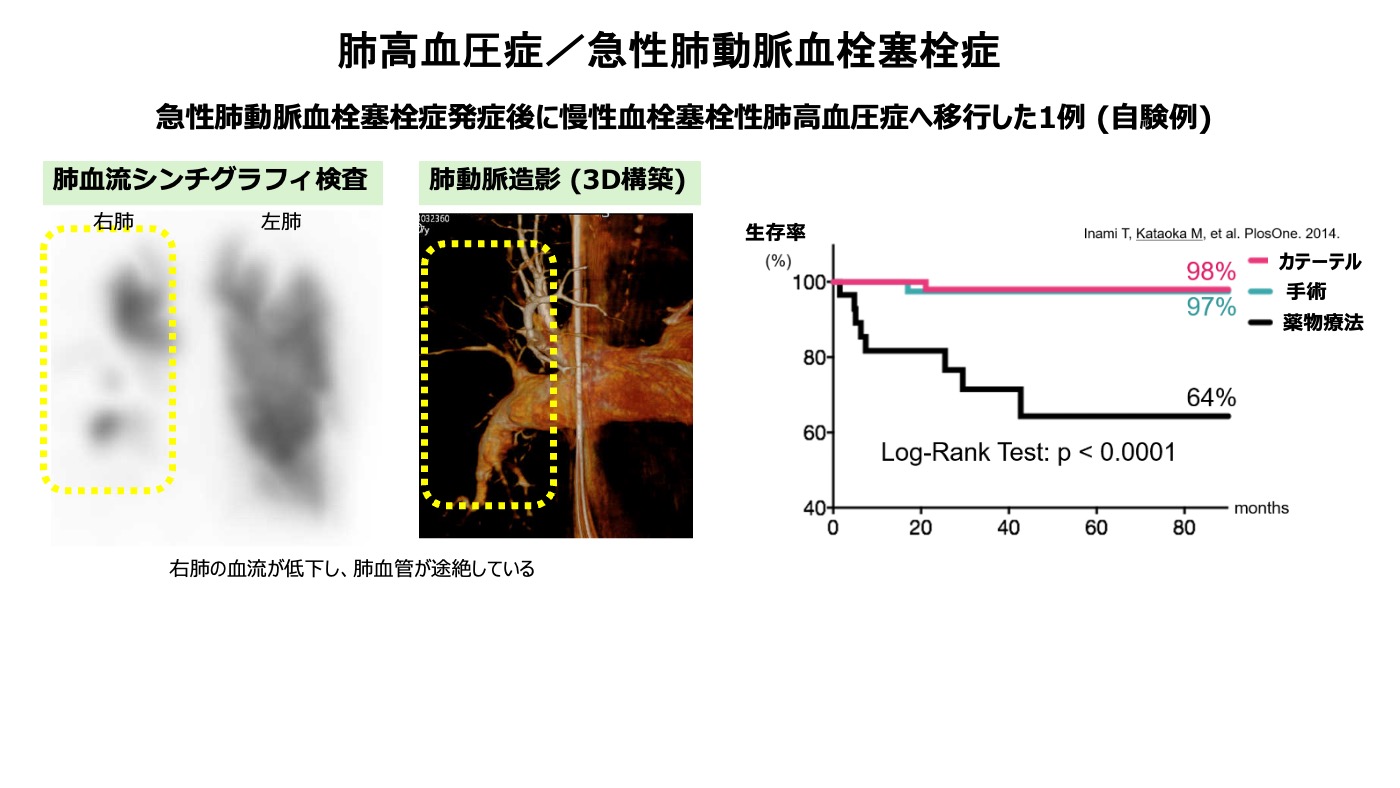
肺高血圧症/急性肺動脈血栓塞栓症
肺高血圧症は、心臓から全身に送られた血液が再び心臓に戻り、肺を通過して新たな酸素を受け取る過程で、肺の血圧が異常に高まる病態です。この病気は、特発性(原因不明)、遺伝性、特定の薬剤による誘発、結合組織病(全身性強皮症、混合性結合組織病、全身性エリテマトーデス)や先天性心疾患(心房中隔欠損症や心室中隔欠損症)に合併するタイプの肺動脈性肺高血圧症(PAH、第1群)と肺動脈に慢性的に血栓が閉塞することで血流障害を引き起こす慢性血栓塞栓性肺高血圧症(CTEPH、第4群)に分類されます。
肺高血圧症の主な症状は、肺の血管の圧が高くなることで心臓に負担がかかり、動いたときに息切れを感じることです。心臓への負担がさらに進行すると、心不全となり倦怠感や浮腫(むくみ)が出現します。その他にも失神や胸痛などの症状が現れることがあります。特発性や遺伝性のPAHは、比較的若い女性に好発します。一方で、背景に結合組織病や先天性心疾患などの基礎疾患を有する患者様では、長年をかけて肺の血圧がゆっくり上昇し、高齢になって気づいたときには病態が進行しているケースが多いとされています。また、急性肺血栓塞栓症(エコノミークラス症候群)の既往がある患者の約40%が、血栓が肺血管に残ったままで未診断となっている可能性があります。
当科での治療法
産業医科大学病院は、北九州で最も肺高血圧症の診療を行っている特定機能病院として、最先端の技術を駆使した正確な診断と専門的な治療を提供しています。画像診断や遺伝子解析などの技術を用い、患者一人ひとりに最適な治療を行うことを目指しています。肺動脈の過度な収縮や肥厚による肺高血圧症には、肺血管拡張薬を用いた治療が行われ、静注療法・皮下注療法・内服療法など、病態に応じた形で治療が可能です。
また、血栓が原因の肺高血圧症(CTEPH)に対しては、ここ10年程度でカテーテルを用いたバルーン肺動脈形成術(BPA)の治療成績が飛躍的に向上しました。当院では2021年度4月よりこの治療を開始し、日本国内でも数少ないBPA指導施設の認定を受けており、年間平均50件以上のBPAを実施しています。この治療により、多くの患者が症状の改善を見込めるようになっています。
当院では、肺高血圧症や静脈血栓症の専門外来も開設しており、診断と治療に力を入れています。潜在的に多くの未診断患者が存在すると考えられており、特に肺高血圧症のリスクとなる基礎疾患(結合組織病)を抱えている方や急性肺血栓塞栓症の既往がある方は注意が必要です。息切れや倦怠感などの症状が見られる場合は、早期に診断を受けることが大切です。疑われる症状がある方は、ぜひ当院の専門外来にご相談ください。私たちは患者様一人ひとりに適切な治療を提供し、生活の質の向上を目指しています。
冠危険因子
冠血管因子とは、心臓に酸素や栄養を供給する冠動脈に影響を与える要因のことです。冠動脈が詰まると、狭心症や心筋梗塞といった心疾患を引き起こす可能性があり、その予防のためには冠血管因子を理解しておくことが重要です。
冠血管因子にはさまざまな要素が含まれ、これらは心臓や血管に悪影響を及ぼす可能性があります。代表的な要因として以下のものが挙げられます。
-
年齢
年を重ねるにつれて血管が硬くなり、動脈硬化が進行しやすくなります。
-
性別
男性は女性よりも若い年齢から冠動脈疾患のリスクが高いことが知られていますが、閉経後の女性もリスクが増加します。
-
遺伝
家族に心疾患がある場合、そのリスクは高まります。
-
脂質異常症
コレステロールの値が高いと動脈硬化が促進されます。若くても家族性高コレステロール血症があると、冠動脈疾患の罹患するリスクが高まります。
-
高血圧
血圧が高いままであると、冠動脈に動脈硬化が進みます。
-
糖尿病
血糖値が高い状態が続いたり、糖尿病治療コントロールが不良であると、動脈硬化が促進され、心臓病のリスクが増加します。
-
喫煙
タバコに含まれる有害物質により、動脈硬化を促進します。
これらの要因は相互に影響し合い、冠動脈の動脈硬化に深く関わっています。禁煙をすることや食生活、運動など生活習慣を見直すことが心疾患予防につながります。
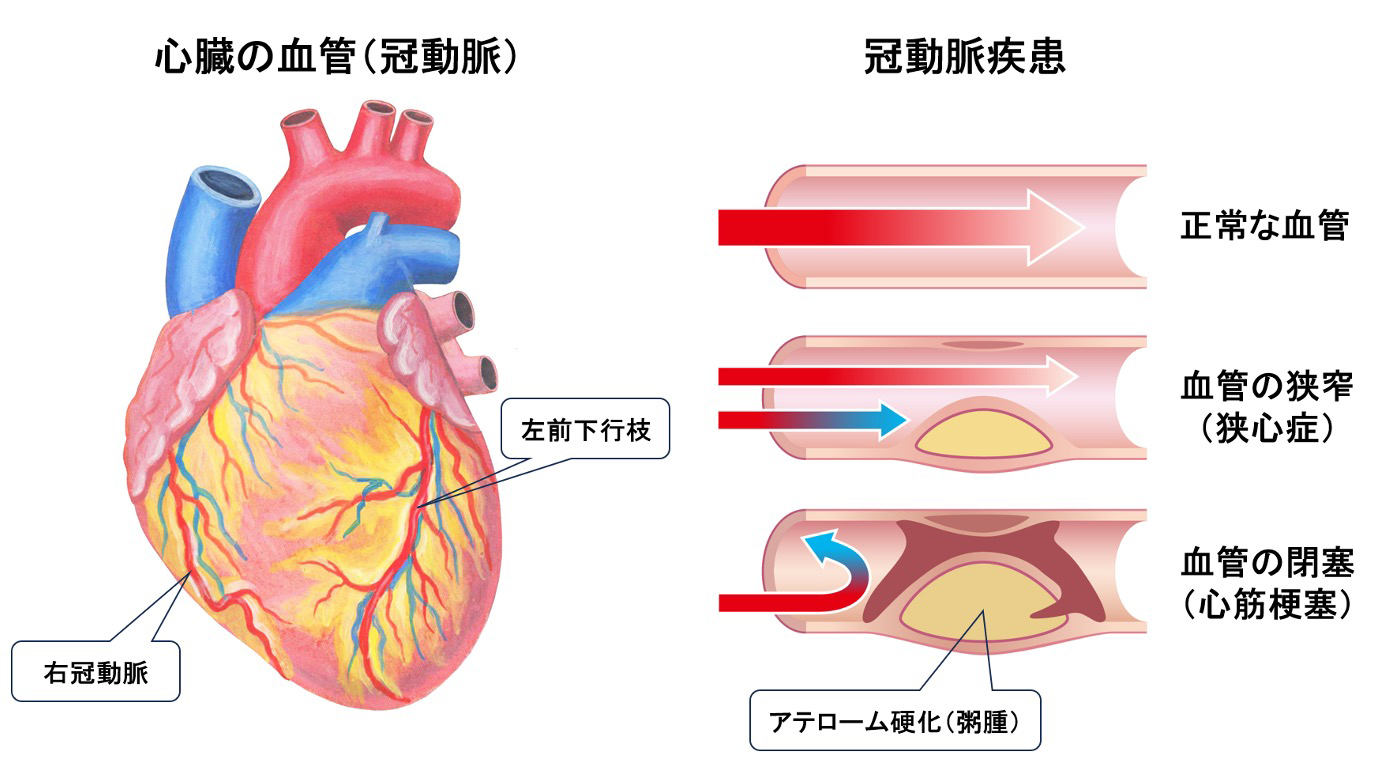
虚血性心疾患、末梢動脈疾患
冠動脈疾患について
冠動脈疾患は、心臓に酸素を供給する冠動脈が狭くなる病気です。主に動脈硬化によって引き起こされ、コレステロールやカルシウムなどが血管の内壁にたまり、血流が減少します。血液が十分に流れなくなると、心臓が酸素不足に陥り、さまざまな症状が現れます。主な症状としては、労作性狭心症であれば、労作時にのみ胸に強い痛みや圧迫感が生じます。痛みは腕や肩、あごに広がることがあります。心筋梗塞のように冠動脈が完全に詰まると、心臓の一部が酸素不足で壊死し、労作、安静に関係なく突然の強い胸痛、息切れ、冷や汗などの症状が現れ、持続することが多いです。症状が改善しない場合は心筋梗塞の可能性が高く、早期医療機関受診と早期治療介入が必要となります。
また、動脈硬化以外の要因としては冠動脈が痙攣するような病気もあります。特徴としては安静時、特に明け方か夜間に多く起こります。カテーテルにて診断をつけ、基本的には薬物療法にて治療を行います。
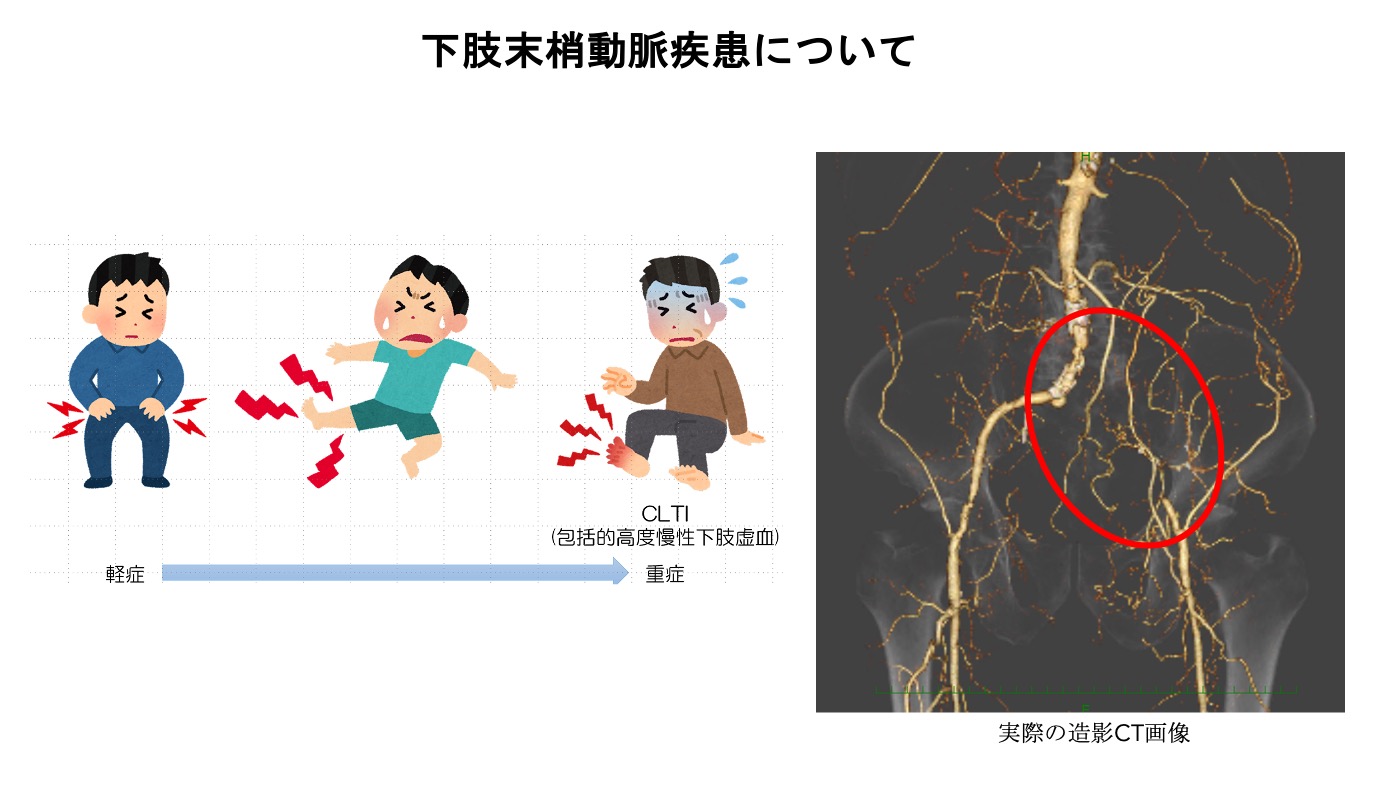
下肢末梢動脈疾患について
下肢末梢動脈疾患は、足や脚に酸素を供給する動脈が狭くなる病気です。冠動脈疾患と同様に、動脈硬化が主な原因です。症状としてはまず足の冷えやしびれなどの自覚症状があります。進行すると安静時は症状ないですが、歩行や運動時に下肢疼痛やだるさが現れ、休むと症状が治まるといった「間欠性跛行」という症状が現れます。間欠性跛行があり、薬物療法でも症状改善見られなければ侵襲的治療(カテーテルや手術)の適応となります。さらに進行すると安静時も痛みがでることや足にできた傷が治りにくくなる状態に陥ります。そうなった場合最悪の場合は下肢切断などの可能性があり、早期発見が重要になります。また、急性に下肢動脈が閉塞する場合もあります。その場合は早期に治療を開始することが必要となってきます。突然の下肢の痛み、足の色が白くなる、感覚や運動の低下、脈拍がなくなるなどは特徴的な症状であり、早期医療機関受診し、早期治療が必要となります。
冠動脈インターベンション治療/
末梢動脈治療
冠動脈インターベンション治療
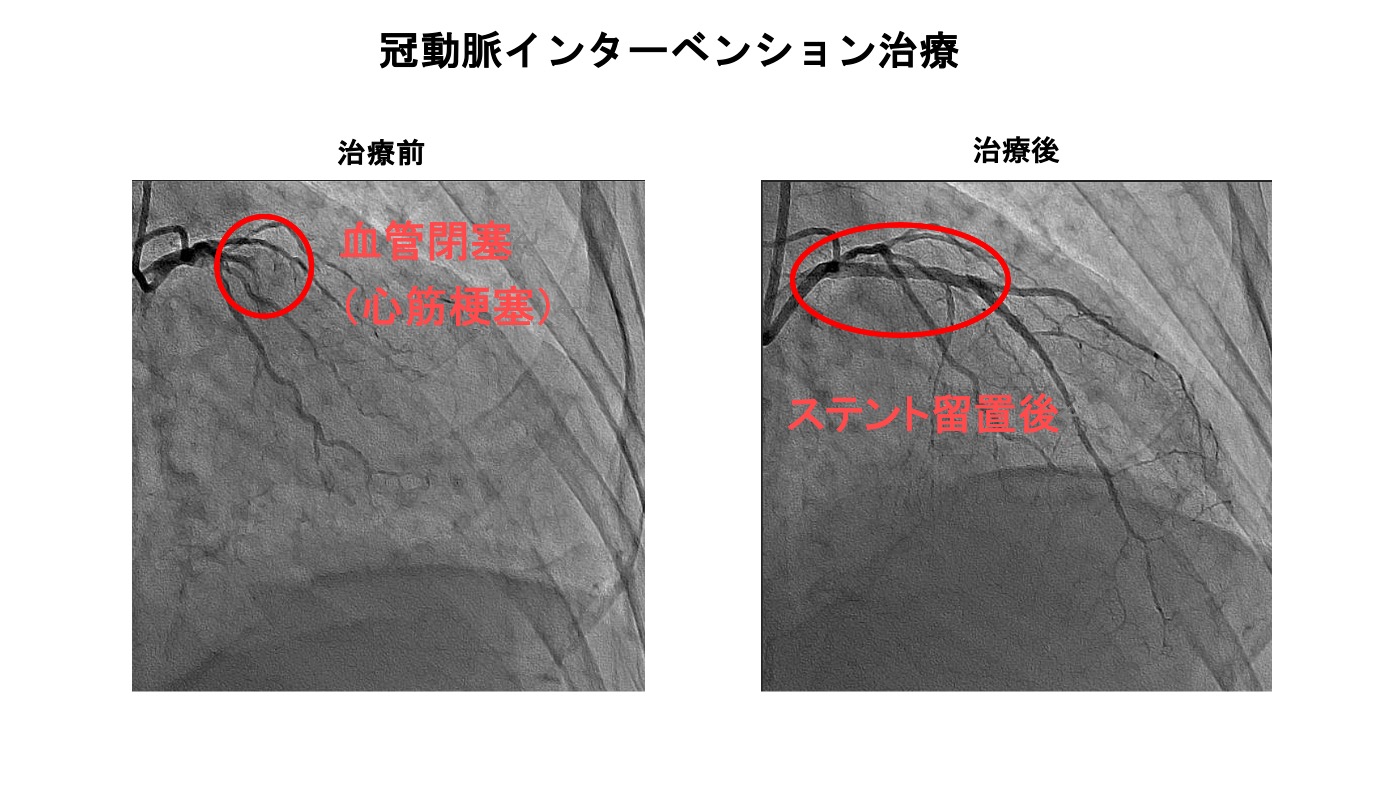
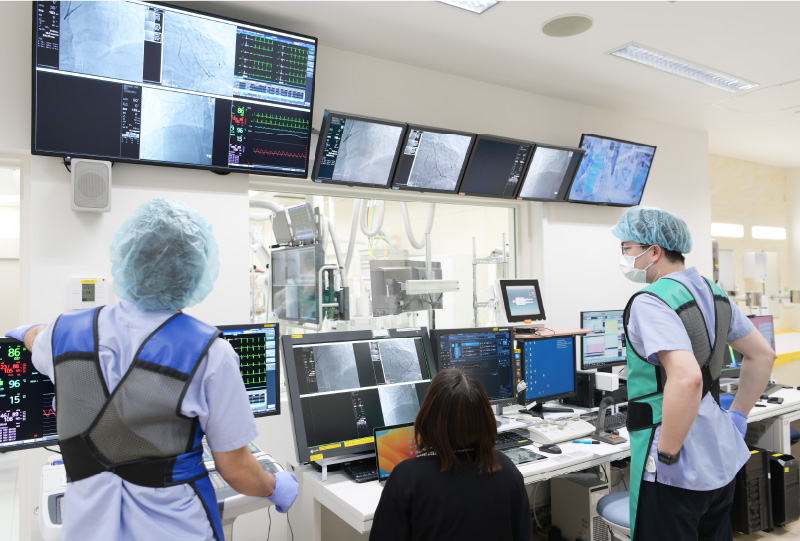
労作性狭心症や心筋梗塞といった疾患に対して、冠動脈の狭窄病変には治療が必要になります。カテーテル治療は現在基本的には患者さんの負担軽減のため手首や親指の付け根からカテーテルを挿入して行います。そうすることで術後は歩行が可能です。冠動脈の狭窄や閉塞部位に対してはバルーン拡張術や薬剤溶出性ステント、薬剤コーテッドバルーンなどで治療を行います。最近のステントやバルーンは薬剤が塗布されており、術後の再狭窄がかなり減少しております。術後は抗血小板薬といった血液サラサラの薬を2剤内服する必要があります。患者様の状況に応じて抗血小板薬を2剤から1剤へ早期に変更することで出血合併症のリスク軽減を図っております。また、動脈硬化の進行により狭窄部位が石灰化が強い場合は特殊なデバイスを用いて治療を行います。ローターブレーターやダイヤモンドバックといった石灰化の部位を削る治療やDCA(Directional Coronary Atherectomy:方向性冠動脈粥腫切除術)といった冠動脈に溜まったプラークを取り除くような治療も当院では施行できます。
末梢動脈疾患のカテーテル治療
下肢末梢動脈疾患のカテーテル治療に関しては穿刺部位は基本的には鼠経動脈(足の付け根)からカテーテルを入れることが一般的です。狭窄部位に応じて心臓カテーテル治療と同様に手首や親指の付け根から治療も可能であり、患者さんの負担軽減に努めています。心臓カテーテル治療と同様にバルーン拡張術やステント、薬剤コーテッドバルーンなどで治療を行います。冠動脈と比較してまだ再狭窄や再閉塞などの可能性はまだあるため、術後は定期的にフォローを行います。また、足に傷がある患者様に対してはカテーテル治療も重要ですが、形成外科と協力し傷のフォローアップや補助療法としてLDLアフェレーシスという透析のような治療も併用しながら、患者さんの下肢温存のため多職種連携を行いながら、治療を行っています。
その他、難治性高血圧の原因となる腎動脈狭窄や有症候の鎖骨下動脈狭窄に対してもカテーテル治療を行っております。
構造的心疾患に
対するカテーテル治療
現在、当院では閉塞型肥大型心筋症に対する経皮的心筋焼灼術、慢性血栓塞栓性肺高血圧症に対する経皮的肺動脈形成術、潜因性脳梗塞に対する経皮的卵円孔開存閉鎖術などを積極的に実施しています。今後も新たな構造的心疾患に対するカテーテル治療を取り入れ、実践していく予定です。
不整脈
健康な心臓は安静時1分間に60回から100回の速さで、規則正しく拍動し続けています。これが不適切に「速くなったり」「遅くなったり」、または「脈が乱れたり」するのが不整脈です。不整脈には健康な人にも見られる病気とはいえない放置して良いものから、すぐに対応しないと命に関わるものまで多くの種類があり、どんな不整脈なのか適切に評価・診断することが大切です。脈が速くなる「頻脈」は、普段心臓のリズムをとっている場所(洞結節)以外のところから早い信号が出る、あるいは心臓の中で異常な不整脈の回路ができてしまうことで、脈が通常より速くなってしまいます。場合によっては脈が速すぎて心臓が痙攣し血液が送り出せない状況になってしまうこともあります。一方、脈が遅くなる「徐脈」は、洞結節の機能が低下して脈が遅くなったり、洞結節の指令を伝える神経が切れてしまったりして、脈拍数が低下することで生じます。
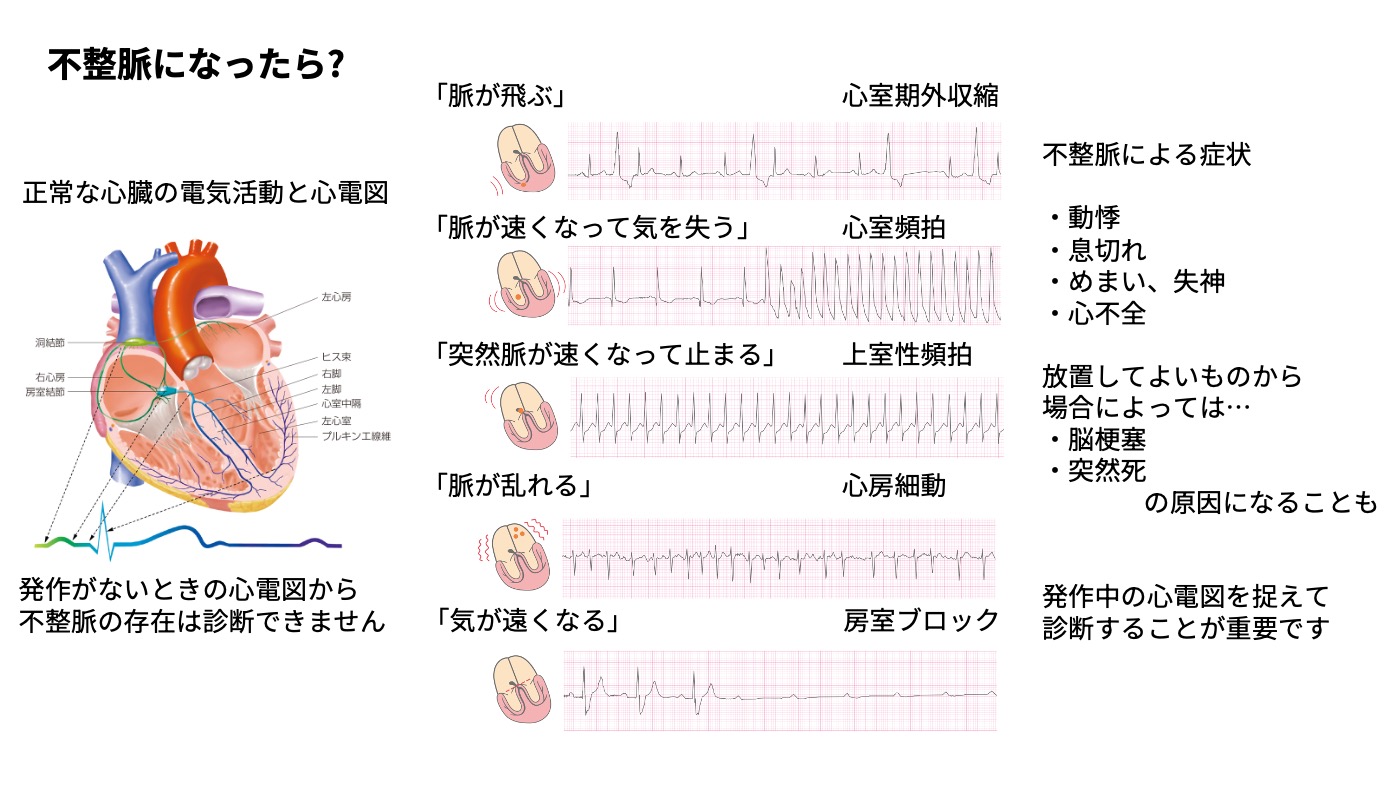
不整脈の原因と治療法
不整脈の原因は、弁膜症や心筋梗塞などの、心臓の病気によって起こるものや、甲状腺機能亢進症など心臓以外の病気によって起こるもの、何ら病気がなくても加齢や生活習慣に伴って起きるものと様々です。不整脈によって、動悸や胸痛、めまい・ふらつき・失神などの自覚症状や、時に突然死の原因となることもありますが、自覚症状がないことも少なくありません。また症状がなくとも心臓の動きが悪くなったり、血栓を形成してほかの臓器に血の塊が飛んでいく塞栓症などを起こすこともあります。不整脈の診断の最大の決め手は不整脈が起きているまさにその時に心電図を「現行犯逮捕」でとらえることです。このため不整脈が疑われた場合は通常の心電図だけでなく1日から数週間にわたって不整脈を記録するホルター心電図・長時間心電図、場合によっては皮下に植込み年単位で不整脈を見張り続ける植込み型心電計を用いて不整脈をつかまえます。また超音波検査をなどで心臓の機能を確認したり、カテーテルで不整脈の原因がないか検索し、診断に応じて下記の様な治療を行います。
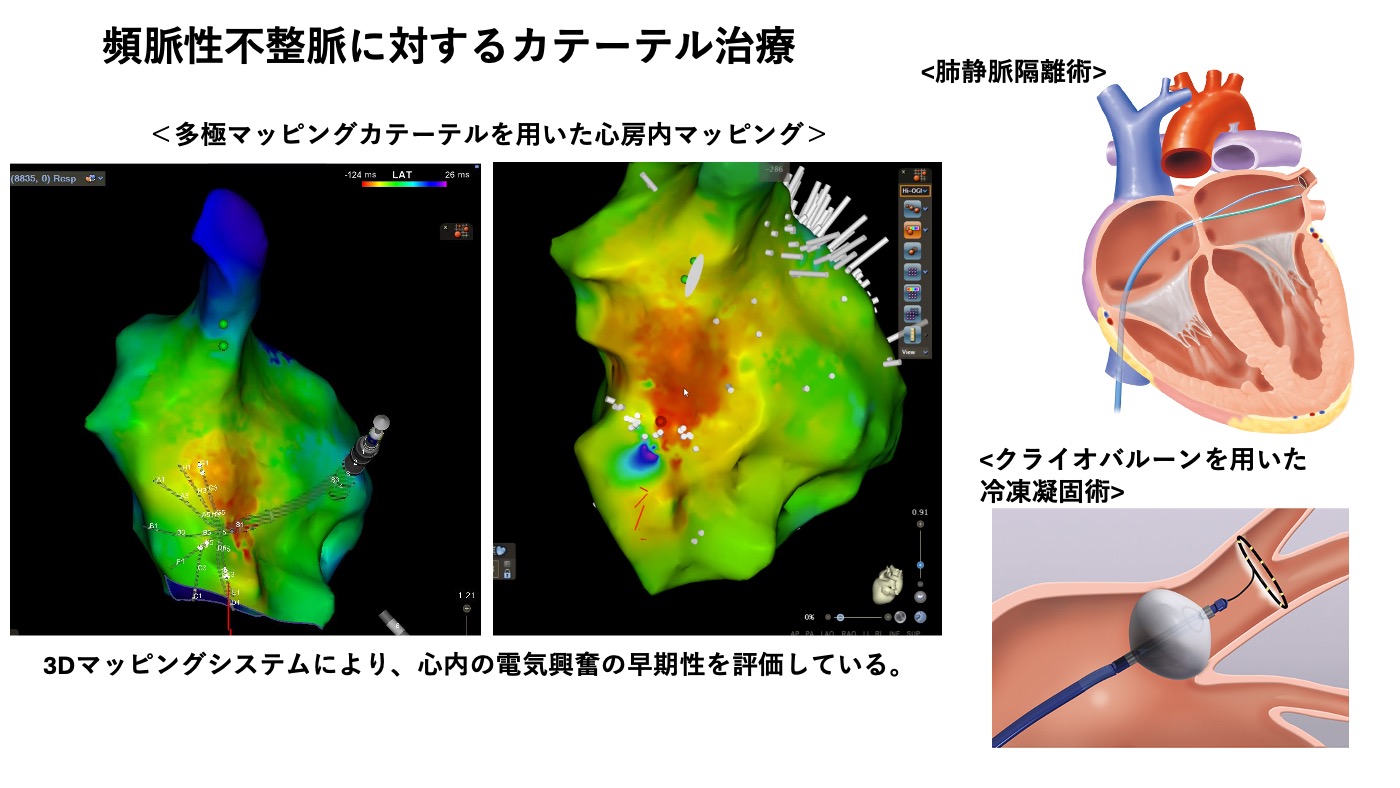
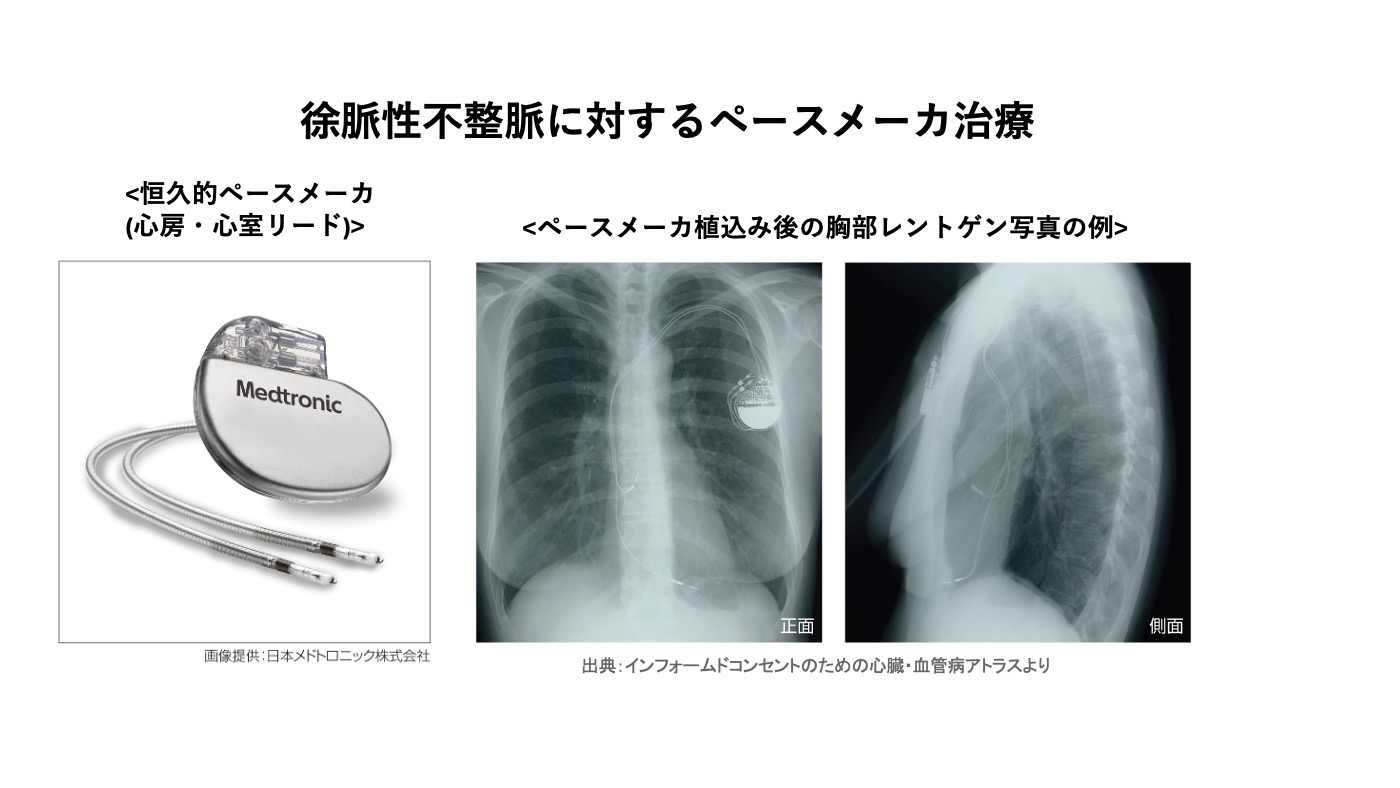
まずは不整脈そのものや不整脈に伴う症状が起こりにくくなるよう薬による治療を行いますが、心臓の中に異常な場所や回路ができている場合は、不整脈の原因となっている場所を特定し焼灼する、カテーテルアブレーションという治療を行います。一方徐脈の場合は心臓のリズムを維持する機能を人工的に再現するペースメーカというデバイスを植込みます。脈があまりに速く、心臓全体が痙攣して命にかかわるような不整脈に対しては、不整脈が出ると自動的に不整脈を抑制し電気ショックをかけてくれる植込み型除細動器というデバイスを植込むこともあります。
同じ不整脈でも患者さんそれぞれにとって最適な治療が異なりますので、十分な評価の上で治療を行っていくよう心がけています。
失神
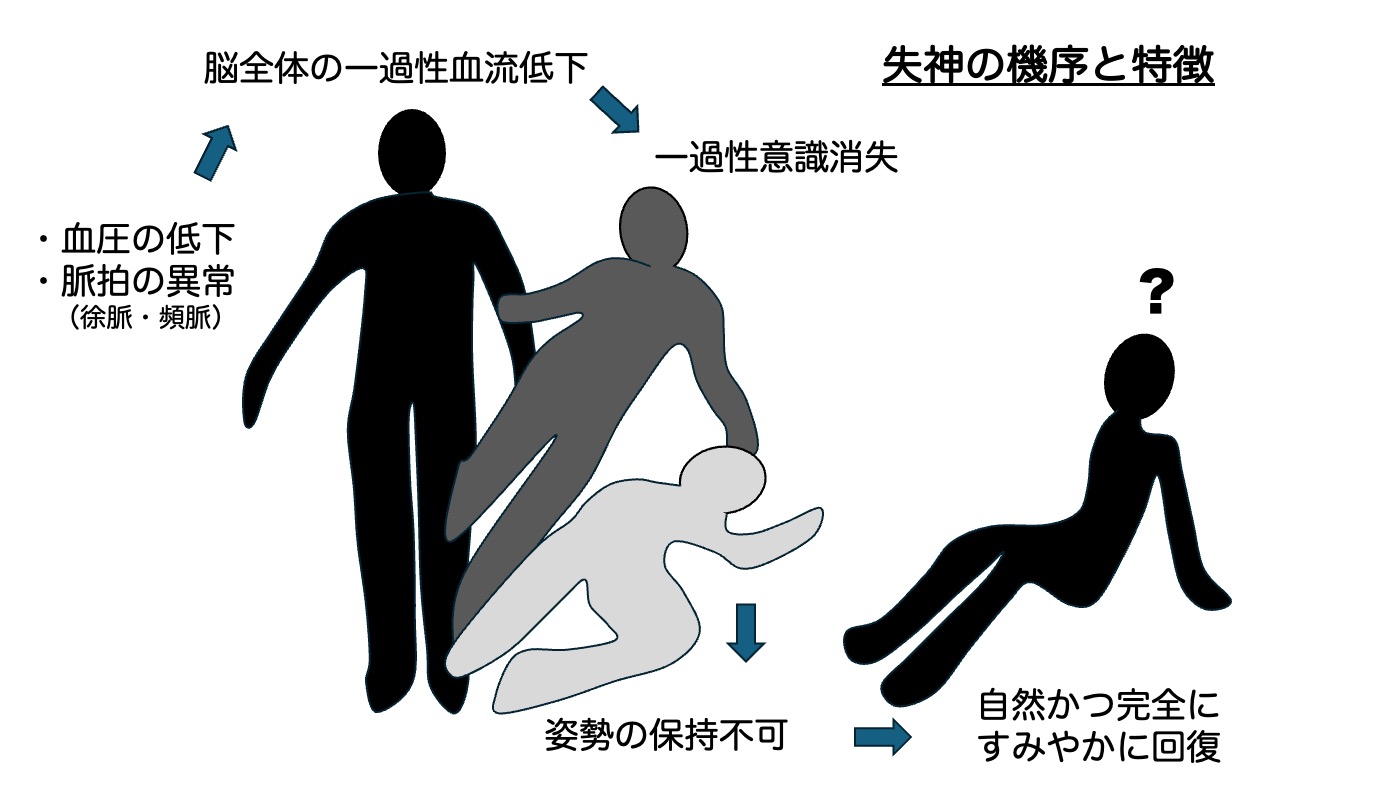
「失神」は、一時的な意識消失とそれに伴う筋力低下により、姿勢を維持できずに倒れてしまうことを指します。別の言葉では「気絶」とも呼びます。多くの場合、短時間で自然に意識が回復しますが、深刻な病気が隠れている可能性もあるため、注意が必要です。よく似た症状を来す病気に「てんかん」がありますが、これは別の病態であるにも関わらずしばしば鑑別に苦慮することもあり、専門家による診察が重要です。
失神の原因
失神の原因は大きく分けて、神経調節性失神、起立性低血圧、心原性失神の3つに分類されます。神経調節性失神は最も一般的な原因で、精神的なストレス、痛み、長時間の起立など、様々な要因で引き起こされます。特定の動作(食事をするなど)で引き起こされることもあります。
神経調節性失神は、迷走神経とよばれる神経が過剰に反応することで、心臓の動きが抑制され、血圧が低下し失神に至ります。起立性低血圧は立ち上がった際に、重力によって血液が下半身に移動し、脳への血流が一時的に不足することで起こります。脱水や薬の副作用、自律神経障害などが原因となり、高齢者に多く見られます。心原性失神は心臓の機能に問題があり、脳への血流が十分に供給されないことで起こります。不整脈、心筋梗塞、弁膜症などが原因となります。
このほかにも複数の理由がありますが、中には生死にかかわるような失神もあり、突然死のリスクにかかわるため迅速な診断と治療が必要です。一番大切なのは失神した状況や意識回復までの時間、背景の疾患などを詳細に確認することで、これに加えて自律神経の反応を見るヘッドアップチルト試験や、植込み型心電計といった手段を駆使して、その原因を特定していきます。
失神の治療法
失神が神経調節性失神、起立性低血圧による場合は内服調整や生活指導で失神を回避します。徐脈によって引き起こされる場合は脈が遅くならないよう恒久的ペースメーカの植え込みを行いますが、その他の不整脈が原因になっている場合はその不整脈に対するカテーテルアブレーションや植込み型除細動器の植込みを行います。失神は原因によってその後の方針に大きな差が出る疾患であり、注意深く診療を行っています。
特殊な不整脈
(Brugada症候群ほか)
不整脈は加齢等の原因によって引き起こされることが多いですが、家族から受け継がれた遺伝子の異常が原因で、心臓の電気信号の伝わり方に異常が生じやすくなる方がおられます。この場合、生命にかかわる重篤な不整脈が引き起こされ、失神や突然死のリスクが高まることがあります。代表的なものとして、Brugada症候群、早期再分極症候群、QT延長症候群の一部に遺伝子が関与していることが知られています。
-
Brugada症候群
Brugada症候群は心電図で右脚ブロック型ST上昇を特徴として、多くは無症状ですが、失神、めまい、動悸などが起こることがあり、時に心室細動による突然死を招くことがあり、特に夜間や安静時に発症しやすいとされています。
-
早期再分極症候群
早期再分極症候群は心電図でJ波と呼ばれる特徴的な波形が見られる不整脈で、心室細動のリスク増加に関連があるとされています。
-
QT延長症候群
QT延長症候群は心電図でQT間隔が延長する特徴のある不整脈です。torsade de pointesと呼ばれる特有の心室頻拍が起こりやすく、失神や突然死のリスクを高めます。
これらの疾患の一部には遺伝子の異常が関与していることが知られており、若年者でも発症する可能性があること、心室頻拍や心室細動といった重篤な不整脈が引き起こされ突然死を来すリスクが高まることで、早期発見と適切な管理が重要です。これらの疾患はまずは心電図上の特徴に気づくことが必要ですが、家族に若くして突然死された方がおられる場合や、家系的に若年で心臓の疾患を指摘されている場合、心電図上の異常がはっきりしなくても専門医を受診したほうがよいことがあります。遺伝子検査で診断が確定できることもあり、家族にこのような病気が指摘されている場合は無症候でも検査によって診断がつくこともあります。また、時間帯やストレスなどの環境因子によっても心電図が変動するため、繰り返しの検査や長時間心電図などの特殊な評価が必要となる可能性があります。健康診断などで心電図異常を指摘された場合は、専門医の診察を受けるようにしましょう。
治療法はリスク評価の結果に応じて、生活上、一定の注意をしながら経過観察で良いもの、薬物や植込み型除細動器の植込みを必要とするものなど様々ですが、まずは診断をしっかりとつける必要があります。気になる症状やエピソードがある場合はご相談ください。
成人先天性心疾患
まず、先天性心疾患に関してですが、生まれつき心臓や血管の形が正常とは異なる病気のことです。頻度は、出生児のおよそ1%(1年間に日本で生まれる赤ちゃん100万人の中で1万人)に存在するとされています。近年、小児期の治療の進歩により、9割以上の子どもたちが成人を迎えることができるようになりました。これらの心臓病の子どもたちが成人した後の状態を「成人先天性心疾患」と言います。日本では、現在60万人近くの成人先天性心疾患の患者さんがいるとされ、毎年1万人ずつ増えています。また、子どもの頃に診断がつかず、大人になって初めて診断される成人先天性心疾患の患者さんもいらっしゃいます。
当科での治療法
主に当科では、心房中隔欠損症、房室中隔欠損症、動脈管開存症の診断や治療、心室中隔欠損症の治療後、または治療せずに経過観察し短絡が遺残している患者さん、小児期に川崎病を患った患者さん、冠動脈起始異常未治療の患者さん、ファロー四徴症などの心内修復術後の患者さん、大動脈弁二尖弁や先天性大動脈弁上・弁下狭窄の患者さん、チアノーゼ残存のチアノーゼ性先天性心疾患の患者さん、肺高血圧症合併の先天性心疾患患者さんを診察しています。中でも、当科では先天性心疾患に合併した肺高血圧症のtreat&repair治療の実績が豊富です。画像診断に関しては、基本となる経胸壁心エコー・経食道心エコーに加えて、心臓MRI検査や心臓CT検査、心臓カテーテル検査を施行させていただきます。
成人先天性心疾患患者さんの多くは、症状なく日常生活を送られていますが、修復術後遠隔期に、心臓の弁や導管の狭窄や逆流、不整脈、心不全などの合併症が生じることがあります。そのため、小児科と連携し、多職種専門家によるチーム医療を行い、縦長に一生循環器内科医が管理を行うことが、患者さんの幸福につながると思いますので、お気軽にご相談下さい。
遺伝性大動脈疾患
遺伝性疾患であるマルファン症候群、エーラス・ダンロス症候群、ロイス・ディーツ症候群はいずれも結合組織の脆弱性のため心臓弁膜症や大動脈拡張を来す疾患です。当科では関連する他科とも協力し、遺伝子検査を含む診断のための検査を行っています。また、診断後の患者さんについても合併症の早期発見のため定期的な経過観察、血圧管理を行っています。